La douleur, comprendre le signal et reprendre le contrôle
La douleur, c’est une expérience que chacun connaît — mais que peu comprennent vraiment. On a tendance à la voir comme un simple signal d’alarme : « Attention, quelque chose ne va pas ! »
Mais en réalité, la douleur est un mécanisme beaucoup plus complexe, une protection vitale qui peut parfois se dérégler.
Pour mieux vivre avec sa douleur, il faut d’abord comprendre comment elle fonctionne.
Le signal d'alerte initial : la nociception

Tout commence souvent par une blessure ou une irritation. Des terminaisons nerveuses, les nocicepteurs, détectent cette menace potentielle.
Imaginez-les comme les détecteurs de fumée de votre corps : ils ne sonnent pas pour rien, mais pour signaler un danger potentiel. Ils envoient alors un signal électrique via les nerfs périphériques.
Ce signal voyage jusqu’à la moelle épinière, véritable carrefour de l’information nerveuse. Là, le message est traité, modulé, et potentiellement déjà à l’origine d’un réflexe de retrait avant même que le cerveau n’intervienne consciemment.
Le cerveau : interprétateur et modulateur
Le message nerveux poursuit sa route vers le cerveau. C’est ici que le signal brut est transformé en perception de douleur.
Notre cerveau n’est pas un simple récepteur passif ; il agit comme un chef d’orchestre interprétant une partition complexe.
Il évalue l’intensité du signal, le compare aux expériences passées, prend en compte notre état émotionnel, notre niveau d’attention et le contexte.
Une douleur peut ainsi sembler plus forte si l’on est anxieux ou si l’on focalise toute son attention dessus.
Heureusement, le cerveau dispose aussi d’une capacité remarquable à moduler la douleur via un contrôle descendant. Telle une régie son, il peut baisser le volume en envoyant des signaux inhibiteurs vers la moelle épinière, limitant ainsi la quantité de messages douloureux qui atteignent la conscience. Cela arrive quand nous faisons du sport régulièrement, sommes détendu, heureux, distraits par autre chose.
Le modèle biopsychosocial : l'enjeu crucial pour comprendre la douleur
Pendant longtemps, on a cherché la cause de la douleur uniquement dans le corps. Mais cette vision est incomplète et ne permet pas d’expliquer pourquoi certaines personnes souffrent énormément avec peu de dommages tissulaires, ou inversement.
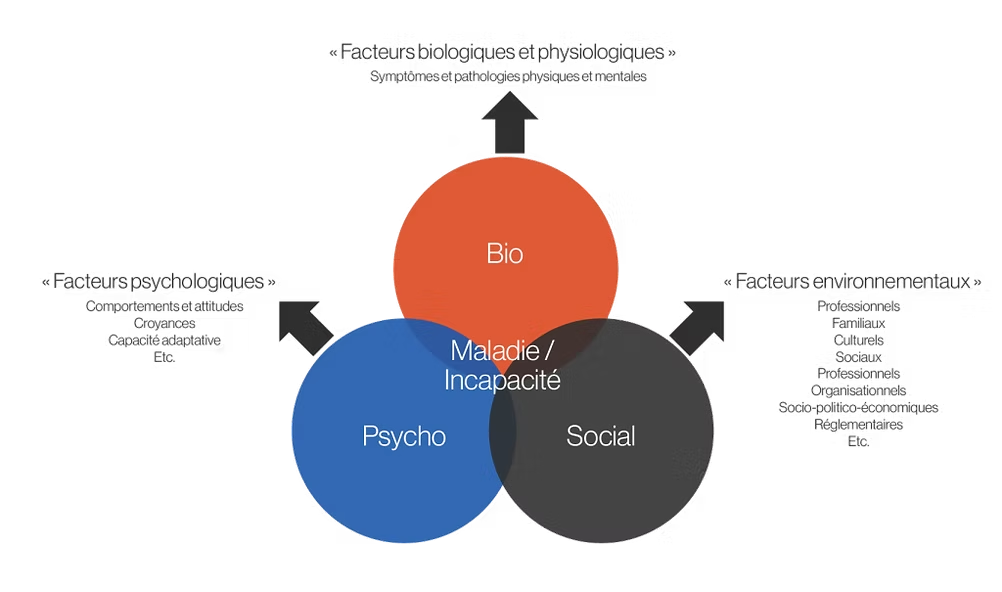
L’enjeu majeur de la compréhension moderne de la douleur réside dans le modèle biopsychosocial (BPS).
Ce modèle reconnaît que la douleur est une expérience résultant de l’interaction dynamique entre :
Facteurs biologiques : l’état des tissus, l’inflammation, le manque de sommeil, la fatigue, la sédentarité…
Facteurs psychologiques : le catastrophisme (“ça va s’empirer”, “c’est insupportable”…), la peur du mouvement, les émotions, les stratégies d’adaptation (coping), l’attention portée à la douleur…
Facteurs sociaux : notre environnement familial et professionnel, le soutien social, la culture, l’accès aux soins, les expériences de vie passées…
L’implication est fondamentale :
La douleur est toujours réelle, elle n’est pas “juste dans la tête” ou “juste dans le corps”. C’est une expérience authentique générée par le cerveau en réponse à une interaction complexe de facteurs.
Le traitement doit être global. S’attaquer uniquement à la dimension biologique (ex: un médicament pour l’inflammation) peut être insuffisant si le reste des facteurs ne sont pas prit en compte.
L’individu est acteur, comprendre ce modèle redonne du pouvoir. En agissant sur ses pensées, ses comportements, son environnement social, il peut influencer son expérience de la douleur.
Quand le système s'emballe : la sensibilisation centrale

Dans certaines conditions, notamment lors de douleurs persistantes, le système nerveux peut devenir hypersensible. C’est la sensibilisation centrale.
Le volume de la douleur est comme bloqué au maximum. Les neurones deviennent hyper-réactifs, amplifiant les signaux douloureux et interprétant parfois comme douloureux des stimuli normalement anodins (un simple contact, une légère pression).
Cette sensibilisation est un mécanisme clé dans la transition vers la douleur chronique et explique pourquoi la douleur peut persister même après la guérison de la lésion initiale.
Stratégies pour agir : reprendre le contrôle

La bonne nouvelle, c’est qu’en comprenant la nature BPS de la douleur, on peut agir sur plusieurs fronts pour la soulager.
L’approche est souvent multimodale :

Agir sur le "bio" :
- Antidouleurs, anti-inflammatoires, ou médicaments ciblant spécifiquement les nerfs ou la sensibilisation, prescrits par un médecin.
- Faire de l’ostéopathie, kinésithérapie, ergothérapie, TENS pour améliorer la fonction, désensibiliser et encourager le mouvement adapté.
- Avoir une activité physique adaptée, essentielle pour réduire la peur du mouvement, libérer des endorphines (nos antidouleurs naturels) et réduire la sensibilité globale à la douleur.

Agir sur le "psycho" :
- Les thérapies cognitives et comportementales (TCC) aident à identifier et modifier les pensées et comportements négatifs liés à la douleur.
- Méditation de pleine conscience : permet de changer le rapport à la douleur, en l’observant sans jugement et en réduisant la réaction émotionnelle.
- Techniques de relaxation et gestion du stress
- Hypnose médicale
- Acceptance and Commitment Therapy (ACT), aide à vivre une vie riche malgré la douleur.
Agir sur le "social" :
- Groupes de soutien ou de parole pour partager son expérience et briser l’isolement.
- Aménagement de l’environnement, adapter le poste de travail, le domicile.
- Exprimer ses besoins à son entourage et aux professionnels de santé.
Pour conclure : un nouveau regard sur la douleur
La douleur n’est pas une fatalité, c’est un signal complexe, une expérience profondément personnelle modulée par tout ce qui nous entoure et compose.
En adoptant cette vision biopsychosociale, nous ouvrons la porte à des stratégies de gestion plus complètes et personnalisées, où chacun peut devenir un acteur clé dans l’apaisement de sa propre douleur.
Comprendre, c’est déjà commencer à agir.
N’hésitez pas à explorer les pages dédiées à de plus amples explications aux différentes douleurs que vous pourriez rencontrer. Quelques exemples :
Pour comprendre plus en détail le fonctionnement de la douleur, je vous conseille vivement la lecture de ces ressources ci-dessous :
Retrain Pain – Diaporamas sur le fonctionnement de la douleur : https://www.retrainpain.org/languages/french
PAINfundamentals – Livret résumant tout ce que l’on sait sur la douleur : https://www.sedinfrance.org/wp-content/uploads/2023/02/Workbook_douleur_lehman.pdf
ComprendreSonDos – Site web rassemblant des vidéos, des articles et des guides pour reprendre son mal de dos en main : https://comprendresondos.fr/
Sources
Nwonu C. N. S. (2022). Neuronal Cell Mechanisms of Pain. West African journal of medicine, 39(10), 1075–1983.
Basbaum, A. I., Bautista, D. M., Scherrer, G., & Julius, D. (2009). Cellular and molecular mechanisms of pain. Cell, 139(2), 267–284. https://doi.org/10.1016/j.cell.2009.09.028
Apkarian, A. V., Bushnell, M. C., Treede, R. D., & Zubieta, J. K. (2005). Human brain mechanisms of pain perception and regulation in health and disease. European journal of pain (London, England), 9(4), 463–484. https://doi.org/10.1016/j.ejpain.2004.11.001
Heinricher, M. M., Tavares, I., Leith, J. L., & Lumb, B. M. (2009). Descending control of nociception: Specificity, recruitment and plasticity. Brain research reviews, 60(1), 214–225. https://doi.org/10.1016/j.brainresrev.2008.12.009
Latremoliere, A., & Woolf, C. J. (2009). Central sensitization: a generator of pain hypersensitivity by central neural plasticity. The journal of pain, 10(9), 895–926. https://doi.org/10.1016/j.jpain.2009.06.012
Falasinnu, T., Drenkard, C., Bao, G., Mackey, S., & Lim, S. S. (2021). The Problem of Pain in Systemic Lupus Erythematosus: An Explication of the Role of Biopsychosocial Mechanisms. The Journal of rheumatology, 48(8), 1279–1289. https://doi.org/10.3899/jrheum.200595
Gatchel, R. J., Peng, Y. B., Peters, M. L., Fuchs, P. N., & Turk, D. C. (2007). The biopsychosocial approach to chronic pain: scientific advances and future directions. Psychological bulletin, 133(4), 581–624. https://doi.org/10.1037/0033-2909.133.4.581
Ng, W., Slater, H., Starcevich, C., Wright, A., Mitchell, T., & Beales, D. (2021). Barriers and enablers influencing healthcare professionals’ adoption of a biopsychosocial approach to musculoskeletal pain: a systematic review and qualitative evidence synthesis. Pain, 162(8), 2154–2185. https://doi.org/10.1097/j.pain.0000000000002217
Keefe, F. J. (1999). Pain : Biopsychosocial Mechanisms and Management. https://doi.org/10.1111/1467-8721.00032
Lawn, T., Sendel, M., Baron, R., & Vollert, J. (2023). Beyond biopsychosocial: The keystone mechanism theory of pain. Brain, behavior, and immunity, 114, 187–192. https://doi.org/10.1016/j.bbi.2023.08.018